Проблема пигментации кожи в более темный цвет очень распространена, так как их разнообразие очень широкое. Большинство пятен не представляет угрозы здоровью, но портит внешний вид и влияет на самооценку. Но некоторые из них могут указывать на серьезные заболевания, включая меланому (форма рака кожи).
Причины
Некоторые причины темных пятен обусловлены внутренними состояниями или внешним воздействием. Другие связаны с заболеваниями.
Гиперпигментация
Простыми словами, это появление темных пятен или областей, которые могут покрывать небольшой участок кожи или распространятся на все тело. Темные пятна появляются за счет увеличения производства меланина, вызванного активностью пигментных клеткок, известных как меланоциты, расположенные в эпидермисе.
Вот три основные причины гиперпигментации, хотя их на самом деле намного больше.
Лентигины или лентиго
Лентигины напоминают часто веснушки, но имеют более четкие края и не темнеют на солнцеПервой причиной гиперпигментации являются лентигины. Это темные пятна, вызванные воздействием УФ-лучей солнца и обычно хаотично разбросаны по телу. Они могут поражать всю поверхность тела или только её часть. Лентигины похожи на веснушки, но это разные образования. В отличие от веснушек, они не меняют свой свет после воздействия солнца и имеют более четкие контуры, хотя нередко их может различить только специалист после по результатам исследования ткани.
Люди старше 60 лет более склонны к лентигинам.
Поствоспалительная гиперпигментация (ПВГ)
 ПВГ – это временная пигментация, которая следует за травмой (например, термическим ожогом) или воспалительным расстройством кожи (например, дерматит, инфекция).
ПВГ – это временная пигментация, которая следует за травмой (например, термическим ожогом) или воспалительным расстройством кожи (например, дерматит, инфекция).
ПВГ или поствоспалительная гиперпигментация может быть вызвана рядом состояний, травмой или использованием жестких средств по уходу за кожей. Например, при ожогах, угрях или псориазе вероятно появление таких темных пятен.
Хлоазма (мелазма)
Другой относительно распространенной причиной гиперпигментации является хлоазма, которая возникает из-за гормонального дисбаланса. Женщины могут заметить появление темных пятен в периоды гормонального всплеска, например, во время беременности или менопаузы. Также бывает в качестве побочного эффекта от приема противозачаточных таблеток и гормональной терапии. Хлоазма также может возникать в результате дисфункции щитовидной железы, гипофиза, печени, заболевания репродуктивных органов у женщин, малярия, туберкулеза, сифилис, пеллагра.
Эти пятна имеют различную форму и размер, нерегулярные формы, гладкую поверхность и четкие границы. Цвет их светло-желтого до серо-коричневого и темно-коричневого. Сами проходят не всегда, так как часто являются хроническими.
Нарушение функции печени
Темная пигментация является одним из признаков повреждения печени, на фоне других распространенных симптомов (экзема, крапивница, сыпь, белый налет на языке, темная моча и прочие). Печень не может отфильтровать все жиры, лекарства и другие вещества, которые попадают в организм. Это означает, что некоторые токсины, которые отвечают за обесцвечивание кожи, сохраняются в организме. Жировой гепатоз или неалкогольная жировая болезнь печени (НАЖБП) может привести к её повреждению из-за слишком большого количества жиров.
Шрамы от прыщей
Угри могут поражать любую часть тела – лицо, шею, спину, грудь и другие. Распространенные симптомы этого состояния включают образование прыщей, черные или белые угри. После заживания они обычно уменьшаются до темных шрамов, вместе формирующих пятна. Тем не менее, некоторые шрамы наоборот становятся белыми и могут покрывать все тело.
Чтобы уменьшить пигментацию, используйте кремы для местного применения и гелевые растворы, содержащие бензоилпероксид. Вы также можете попробовать серные лосьоны, очищающие средства и маски или попробовать салициловую кислоту. Антибиотики успешно борются с бактериями, которые вызывают прыщи.
Грубые скрабы и трение
Всякий раз, когда Вы носите плотную одежду или применяете жесткие скрабирующие средства, происходит воспаление кожных покров, в связи с чем высвобождается меланин. И чем больше длиться контакт с жесткими материалами и веществами, тем больше появляется темных пятен.
Воздействие солнца
Длительное воздействие солнца вызывает появление темных пятен. УФ-лучи, исходящие от солнца, вредны для кожи, так как они вызывают ожоги, которые в свою очередь приводят к появлению темных пятен на коже. Существуют разные типы темных пятен от воздействия солнца. Давайте взглянем на некоторые из них.
 Возрастные пигментные пятна не обязательно появляются в старости, хотя чаще в более зрелом возрасте
Возрастные пигментные пятна не обязательно появляются в старости, хотя чаще в более зрелом возрасте
По сути это упомянутое в начале статьи лентиго (лентигины). Эти «плоские повреждения обычно имеют отделенные границы, темный цвет и неправильную форму». .
Хлоазма (мелазма)
Это темные пятна, которые иногда появляются во время беременности, или вызваны другими гормональными изменениями либо заболеваниями, и обычно исчезают сами по себе. Они были описаны выше в разделе о гиперпигментации, там есть и фото.
Эфелиды (веснушки)
Могут появиться, если Вы проводите много времени на солнце.
«Лампочки»
Это пятна на темной коже, вызванные лучами от искусственного освещения. По словам Дэвида Баника (профессор из Колумбии), «видимый свет вызывает образование пигмента точно так, как и УФ-излучение».
Поскольку меланин определяет цвет нашей кожи, можно предотвратить появление пятен, применяя минеральные солнцезащитные средства, содержащие оксид цинка или диоксид титана.
Бюстгальтер
По словам Жанин Дауни, доктора медицины (эксперт по дерматологии в Нью-Джерси), слишком узкий бюстгальтер может быть причиной красных, черных или темных пятен. Происходит постоянное трение между бюстгальтером и грудью, что вызывает раздражение кожи вокруг груди, плеч или спины. Выглядят как пятна от ожога.
Ноутбуки (пятна на бедрах)
 Длительное термическое воздействие ноутбука иногда вызывает пятна на бедрах
Длительное термическое воздействие ноутбука иногда вызывает пятна на бедрах
Исследования показали, что воздействие радиационного тепла от ноутбука на бедра при его использовании может привести к гиперпигментации. Также известное как сетчатая эритема или синдром поджаренной кожи, это «пятна выцветшей кожи на ногах», , которые появляются после длительного использования ноутбука на бедрах.
Лучший способ избежать этого – использовать охлаждающие подставки или лотки.
Удаление волос на лице
Некоторые женщины, которые имеют лишние волосы на подбородке, удаляют их, используя химические кремы, пинцет или вырывают вручную. После воздействия средств с агрессивными компонентами в составе, таких как химические вещества или кремы, кожа будет воспаляться, на фоне чего развивается поствоспалительная гиперпигментация.
Используйте мягкое очищающее средство, чтобы избавиться от поствоспалительных гиперпигментационных темных пятен. Гидрокортизоновый крем поможет уменьшить боль, но используйте его не более 4-7 дней. Избегайте использования тонера и скраба, чтобы предотвратить дополнительное повреждение кожи.
Пигментные невусы (родимые пятна, родимки)
Это естественные черные или коричневатые возвышенные образования на коже, которые расположены либо по отдельности, либо сгруппированы на теле. Основной причиной невусов является кластеризация клеток меланоцитов в одном месте, вместо равномерного распределения во время деления и роста клеток. В основном темнеют после воздействия солнечного света.
Существует два распространенных типа родинок: врожденные и диспластические. Реже встречаются деструктивные меланоцитарные невусы и сложные меланоцитарные невусы.
Прыщи
В период полового созревания у многих молодых людей, появляются прыщи как часть подростковой стадии. После того, как следы от прыщей зажили, они темнеют под влиянием производства меланина.
В качестве меры предосторожности можно попробовать применять Гидрокортизон 1%, чтобы снизить воспаление и осветлить темные пятна.
Болезни кожи
Помимо причин, о которых говорилось выше, существуют и другие факторы которые вызывают кожную пигментацию.
Это не болезнь, а скорее условие «темные пятна, с толстой бархатистой текстурой». .
Появление больших темных пятен в данном случае вызвано быстрым воспроизведением клеток, особенно в эпидермисе. Быстрая реакция обусловлена высоким уровнем инсулина в крови и приемом определенных лекарств. Чаще всего проблема проявляется на шее, под мышками, на конечностях.
Лишай отрубевидный
 Отрбиевидный (цветной) лишай на темной загоревшей коже может проявляться в виде светлых пятен
Отрбиевидный (цветной) лишай на темной загоревшей коже может проявляться в виде светлых пятен
Лишай является еще одним условием как светлых, так и темных пятен по всей коже. Он вызван дрожжевым грибком (Pityrosporum ovale), живущим на коже людей, который может очень быстро увеличиваться в количестве. Иногда вызывает серьезные проблемы со здоровьем, темнокожие люди могут потерять естественный пигмент кожи.
Другие причины
Продолжая тему, что такое темные пятна, ниже приведены другие причины их появления.
Келоидное рубцевание
Келоидные рубцы – темные шрамы, которые увеличиваются после травмы кожи. Могут увеличиваться сами по себе, если нарушено производство коллагена. Иногда сопровождаются зудом, чувствительностью, и болезненными ощущениями при прикосновении.
Обычно лечится лучевой терапией. Вы также можете избавиться от рубцов с помощью лазерной хирургии.
Шрамы от травм или инфекций
Помимо шрамов от угревой сыпи, темные пятна могут быть вызваны воспалением, химическими или температурными ожогами. После заживления всегда появляются темные или черные пятна.
Лекарства
При попытке лечения определенных заболеваний или состояний некоторые из вводимых препаратов приводят к повышенной чувствительности, особенно на коже. Следует отметить, что тетрациклины, фенотиазины, сульфонамиды и эстрогены являются всего лишь примером некоторых таких лекарств.
Рак кожи
Меланома – единственный среди трех основных видов рака кожи, который можно назвать темным пятном. Но это и самый редкий вид.Это самая страшная возможная причина темных пятен на коже. Существует 3 основных типа данного рака: базально-клеточная карцинома (наиболее распространенная), плоскоклеточная карцинома (вторая по частоте), которая происходит из клеток кожи, и меланома. В виде пятна от коричневого до черного цвета (редко розового или красного) может проявляться среди них меланома, которая напоминает родимое пятно, но отличается от него ростом, симметричными границами, кровотечениями. Два вида карциномы, которые встречаются намного чаще меланомы, полупрозрачного или красного цвета.
Другие состояния или заболевания, которые могут вызывать появление темных пятен:
(Пока оценок нет)
Любые изменения состояния кожных покровов свидетельствуют о развитии вероятных патологий в верхнем слое эпидермиса. Обращая на них внимание и своевременно обращаясь к специалисту для проведения обследования кожи, можно вовремя выявить патологический процесс и предотвратить его усугубление. Красные и синие пятна на ногах, которые зачастую воспринимаются человеком как синяки невыясненного происхождения, могут стать свидетельством наличия в организме инфекции или нарушения в работе системы кровообращения, потому следует своевременно реагировать на их появление.
Выявление изменений в организме, которые становятся причинами появления пятен на коже, позволит предупредить развитие серьезных заболеваний, негативно воздействующих на организм. Часто так называемые «синие ноги» можно наблюдать у людей, чья кожа отличается повышенной чувствительностью к любым механическим воздействиям. У них даже при незначительном повреждении кожи отмечаются многочисленные синяки, изменяющие оттенок кожи и придающие ногам непривлекательность.
Изменяться пигментация кожи может по нескольким причинам, и все они могут иметь различную природу. В зависимости от того, какой цвет имеет пятно на коже, имеют ли место изменения структуры эпидермиса (например, шишка на ноге под кожей, имеющая синий цвет) определяется первопричина такого патологического изменения. Так, наиболее частыми причинами изменения цвета кожи на ногах становятся нарушения в процессах кровообращения: именно вследствие этого изменяется структура кровеносных сосудов и вен, могут возникать отклонения в стенках сосудов и варикозные изменения.
Различные места и области тела могут подвергаться негативным воздействиям. Нижние конечности, крылья носа, область лба и щек могут стать синие или красные, что следует считать свидетельством возникновения изменений и развивающейся патологией. Пятна и неровности, шишки и появление шелушащихся пятен разного цвета имеют свойство появляться в местах, которые в большей степени подвергаются механическим воздействиям, когда имеются органические изменения в системе кровообращения.

В чем опасность пигментации
Появление пигментных пятен на коже с любой локализацией следует рассматривать как повод для обращения к врачу-дерматологу. Им назначается проведение исследования состояния кожи, которые помогут своевременно диагностировать вероятное заболевание. В зависимости от оттенка кожи в месте ее поражения может быть поставлен предварительный диагноз, который затем требует подтверждения для назначения соответствующего лечения.
В зависимости от цвета пятен может быть поставлен следующий диагноз:
- лейкодермия;
- отрубевидный лишай;
- витилиго;
- аутоиммунные заболевания;
- гормональные изменения в организме.
Гиперпигментация кожи может проявляться в виде старческих пятен, которые образуются вследствие неравномерного распределения меланина в верхнем слое эпидермиса, а синие пятна на коже часто становятся симптомом начальной стадии меланоза, токсического отравления, нарушения кровообращения. Появление синего оттенка может стать симптоматикой варикозного расширения вен. Синее пятно на ногте, которое появилось на ноге, может стать начальной стадией грибкового заболевания. Пятна на ногтях рук и ног — частые свидетельства нарушения в процессах образования ногтевой пластины, в системе движения крови в ней.
Факторы, провоцирующие образование пятен
Существуют ряд провоцирующих факторов, которые часто становятся причинами образования ни коже пятен различной этиологии. Это могут врожденные аномалии организма, сопутствующие заболевания, вызывающие развитие патологии определенного органа или группы органов, а также внешние причины.
Таким провоцирующим факторам следует отнести следующие состояния:
- следы и последствия от термического и солнечного ожога, в результате которых на коже образуются красные и белые пятна;
- нарушения кровообращения и патологические изменения в состоянии стенок вен и сосудов — синее пятно, которое может располагаться на коже и ногтях рук и ног, имеет часто именно такую этиологию;
- синдром Кушинга и гормональные нарушения часто становятся причинами образования на коже коричневых пятен.
Также образовываться пятна различной окраски в результате остаточных явлений порезов и механических повреждений кожи, при развитии грибковых и злокачественных поражений эпидермиса, аллергическая реакция на определенные лекарственные препараты.

Отеки и пятна у пожилых людей
Возрастные изменения также оставляют свой отпечаток на коже. Часто на руках у пожилых людей появляются вздувшиеся синие вены, которые чаще всего являются последствиями развивающегося варикоза. Поражения вен и сосудов, отмечающиеся при достижении определенного возраста, провоцируют образование на коже у людей пожилого возраста сосудистые звездочки, выпирающие узлы вен.
Также на коже в пожилом возрасте часто возникают коричневые и желтоватые пятна. Причина их появления состоит в нарушении процесса образования и распределения меланина, пятна находятся преимущественно на поверхности кожи рук, на груди, на спине и лице.
Отечность кожи часто отмечается у пожилых людей; когда у пожилого человека отекают ноги, и при этом синеют, можно говорить о патологических изменениях в движении жидкостей в организме, несвоевременном выведении воды из тканей. Однако посинение происходит вследствие нарушения работы сосудистой системы, изменениях в кровообращении.
Виды цианоза
В некоторых случаях возникает пятно на носу, преимущественно синее, и диагноз ставится «цианоз». Данное поражение возникает вследствие недостаточности поступления в ткани организма кислорода, поражении легких. Гипоксия сопровождается изменениями тканей организма, при недостаточности кислорода в крови, которая питает внутренние органы, и ведет к образованию синюшных областей на коже.
Коричневая пигментация может свидетельствовать о вероятном нарушении в процессе образования меланина, отвечающего за цвет кожных покровов.
Лечение
Процесс лечения пятен напрямую зависит от их этиологии и причины, вызвавшей появление. Правильность поставленного диагноза определяет его успешность, потому даже незначительные изменения оттенка и структуры, а также рельефа кожи должно насторожить и стать причиной обращения к дерматологу. Врач назначит проведение ряда анализов эпидермиса и внутренних причин, которые спровоцировали изменение кожи.

Избавиться от возникших дефектов можно при воздействии на первопричину патологии. Это может быть медикаментозное воздействие, физиопроцедуры, использование проверенных методов народной медицины. Однако выбор лечебного воздействия может определяться только после проведения необходимых анализов и выяснения причины такого состояния кожи. Процедуры ухода могут существенно различаться, однако основное воздействие при появлении пятен любой этиологии требует выявления причины, ставшей основой появления участков кожи с измененным оттенком.
Сегодня применяется следующие основные варианты воздействия, обеспечивающие получение выраженных положительных результатов по устранения пятен на коже:
- традиционная терапия, предполагающая применение лекарственных препаратов, подобранных врачом, в сочетании с витаминной и поддерживающей терапией;
- применение средств народной медицины, которые хорошо себя зарекомендовали и обеспечивают улучшение состояния кожных покровов;
- проведение хирургического вмешательства, которое обычно проводится при серьезных внутренних патологиях и значительных негативных изменениях кожи.
Перечисленные варианты лечебного воздействия должны назначаться врачом после проведения соответствующего обследования кожных покровов, выявления причин появления пятен.
Традиционная терапия
В зависимости от вида пятна и его этиологии, а также причины появления врачом-дерматологом составляется схема лечебного воздействия, которая предполагает использование лекарственных препаратов, положительно воздействующих на кожу и устраняющих первопричину появления пятен.
Пигментные образования, которые могут быть разного оттенка, но преимущественно имеют желтый или коричневый оттенок, требуют применения мазей и лосьонов, обеспечивающих более равномерное распределение в клетках кожи меланина, поскольку именно от этого зависит конечный цвет кожи. Врачом могут быть назначены препараты, действие которых направлено на стимулирование процессов обмена веществ в клетках, что также обеспечивает более активное распределение меланина в коже. Мази и крема, а также гели наносятся на кожу несколько раз в течение дня.

Применение витаминов группы В, которые во многом определяют общее состояние кожных покровов, также хорошо себя зарекомендовало в лечении пятен коричневого, желтого и красного цветов. Содержатся эти витамины в продуктах растительного и животного происхождения, а также могут быть назначены и аптечные (готовые) варианты этих витаминов. Для улучшения их усвоения могут быть использованы витамины А и С, в присутствии которых витамины данной группы (В) более полно усваиваются и обеспечивают более активное положительное воздействие на кожу.
Синие пятна могут проявляться в различных частях тела, при этом следует исключить наличие органических поражений. Наиболее часто такие изменения оттенка кожи сопровождаются выраженными нарушениями в кровообращении: например, малые половые губы синие могут стать у женщин в период беременности, когда наблюдается значительное увеличение нагрузки на сосуды и вены половых органов, что влияет на цвет кожи. В этом случае врачом предварительно проводится исследование общего состояния беременной женщины и при наличии проблем с кровообращением в малом тазу назначают препараты, направленные на активизацию движения крови в этих органах.
Народные методы
Среди препаратов, применяемых для устранения пятен на коже, особенно часто применяются средства от варикоза: именно это заболевание сосудов и вен вызывает изменения в оттенке кожи, которая приобретает синюшный или выраженный синий цвет. И хотя варикозное расширение вен является хроническим заболеванием, применение натуральных природных препаратов народной медицины позволяет стабилизировать движение крови по пораженным венам, улучить общее состояние их стенок и предотвратить дальнейшее усугубление болезни.
Проведение операции может назначаться только при наличии показаний и при значительных патологических изменений в организме. Если по всему телу начали проявляться пятна, которые стали симптомами серьезного заболевания, проводится операция.
Однако данный метод лечения применяется не часто, лишь при диагностировании патологий внутреннего характера, ставших причиной появления пятен на теле.

Варикоза нет, а пятна остались. Что делать?
При отсутствии варикозного расширения вен могут проявляться пятна на коже выраженного синего цвета, которые свидетельствуют о наличии проблем с системой кровообращения. Они становятся причиной снижения эстетической оценки внешности человека, потому их устранение позволит улучшить внешний вид кожи.
Любые болезни сосудов и вен сопровождаются изменением оттенка кожи в пораженной области. Синюшный оттенок говорит о застое венозной крови, которая и изменяет цвет кожи. В этом случае следует обратиться к врачу и по его рекомендации осуществлять лечебное воздействие. Это может быть использование стимулирующих процесс кровообращения препараты, устраняющие застойные явления в венах, и лекарства, обеспечивающие эластичность и упругость стенок вен.
Комплекс упражнений
Активизация движения крови позволяет предупредить возникновение застоя крови, что особенно опасно при склонности к возникновению болезней сосудов и вен. Синие сосуды, выступающие на ногах, могут считаться одним из наиболее частых симптомов венозной недостаточности. С помощью комплекса специальных упражнений лечебной физкультуры можно добиться стимулирования движения крови в организме, устранения некрасивых пятен на коже, вызванных начальной стадии варикоза.
Наиболее действенными могут стать обычная ходьба с легком темпе, движения ногами в положении лежа и стоя (сведение-разведение, сгибание-разгибание, упражнение «велосипед»). Плавание в бассейне, водные процедуры также положительно воздействуют на процесс движения крови и позволяют предупредить вероятное усугубление патологии.

Диета при борьбе с недугом
Корректировка питания при выявлении проблем с венами может считаться важным составляющим успешного лечебного воздействия. Отказ от вредных привычек в виде курения и чрезмерного увлечения алкогольными напитками, включение в ежедневный рацион большого количества грубой клетчатки из свежих овощей и фруктов, употребление кисломолочных продуктов улучшит процесс переваривания пищи. Такое воздействие правильного и сбалансированного питания обеспечит и положительное воздействие на кровообращение в организме, предупредит застой крови в венах.
Нормализуя свое питание и обеспечивая свой организм необходимым количеством витаминов и питательных веществ, можно улучшить состояние кожи, предупредить вероятность образования на ней пятен различной этиологии. Основы здорового питания позволяют улучшить самочувствие человека, устраняют все застойные процессы в организме.
Профилактика посинения и отечности
Поскольку изменение оттенка кожи на синий может являться симптомом начинающейся венозной недостаточности, проведение профилактических мероприятий позволит минимизировать риск развития варикоза. В качестве действенных профилактических мер данной серьезной и опасной для здоровья в целом патологии врачами-флебологами рекомендуются следующие действия:
- полный отказ от вредных привычек, ухудшающих здоровья и пагубно воздействующих на процесс кровообращения;
- нормализация питания с включением полезных продуктов в рацион;
- введение необходимого количества физической нагрузки в течение дня — например, больше ходить пешком, найти себе активное и увлекательное хобби;
- проводить курсы поддерживающего приема витаминов и комплексов минеральных веществ, что обеспечит организм дополнительными силами и энергией;
- при любых недомоганиях своевременно обращаться к врачу для проведения полного осмотра и выполнять его рекомендации по оздоровлению организма.
Перечисленные профилактические меры позволят сохранить здоровье кровеносной системы, сохранить здоровье вен и сосудов. Своевременное выявление начальных стадий любых внутренних патологий и проведение соответствующего лечения даст возможность не допустить развития и углубления имеющихся патологий.
Синие пятна на теле
Многие люди даже представления не имеют откуда появляются синие пятна на теле и что они означают. Большинство конечно списывают все это на обычный синяк, однако на самом деле проблема может быть гораздо серьезнее. Пятна такого цвета могут появляться не только по причине удара обо что-либо, но и при развитии некоторых заболеваний, причем некоторые из них могут быть очень серьезными.
Пятна на теле синего цвета причины появления
Если на теле появляются синие пятна как синяки, то вызвать их может достаточно много причин. Так, например, прием некоторых лекарственных препаратов может привести к появлению таких симптомов. Если вы активно занимаетесь спортом, то маленькие синие пятна на теле могут появиться даже просто так без всяких ударов. Все дело в том, что при сильной нагрузке под кожей могут разрываться капилляры и таким образом возникают микроразрывы. Именно они приводят к тому, что появляются синяки, однако никакой боли они не приносят. Обычно это могут заметить люди, которые только начинают заниматься спортом. Непривычная нагрузка приводит к тому, что появляются синие пятна. В принципе в этом не ничего страшного, после того как вы привыкните к новому образу жизни и такой нагрузке все должно прийти в норму.
Появление синих пятен на теле можно наблюдать в том случае, если в организме не хватает витамина С. Купить его можно в каждой аптеке, достаточно принимать всего несколько капель каждый день.
Синие пятна на теле что это фото
Небольшие синие пятна на теле могут появляться при плохой свертываемости крови, либо из-за других нарушений с циркуляцией крови. Еще одна причина подобного состояния - варикозное расширение вен.
Повлиять на хрупкость сосудов может геморрагический Васкулит. Сосуды начинают лопаться потому, что иммунные клетки принимают их за что-то чужеродное. Синие пятна на руках могут быть связаны с некоторыми заболеваниями внутренних органов, например, сердце или печенка. Причем они могут локализоваться не только на руках, но и в любой другой части тела.
Недостаток витаминов
Как уже было сказано выше, если тело покрылось синими пятнами, то возможно в организме не хватает витамина С. Для того чтобы восполнить запас этого витамина полезно кушать следующие продукты:
- Ананас.
- Крыжовник или ягоды шиповника.
- Помидоры.
Что касается лекарственных средств, в которых будет витамин, то их назначать может исключительно лечащий врач. Нехватка кальция в организме также может привести к тому, что будет недоставать витаминов С и Р. Для того чтобы пополнить запас витамина Р полезно пить зеленых чай. Сосуды укрепятся, артериальное давление нормализуется. Темные синие пятна на теле больше не будут появляться если вы начнете кушать следующие продукты:
- Гречневую кашу.
- Вишни и сливы.
- Перец.
Синяки, появившиеся после перенесенных инфекционных заболеваний, могут привести к тому, что начнет развивать онкологический процесс. В этом случае нужно как можно скорее обращаться за консультацией к врачу. К лечению, которое будет вам назначено, необходимо отнестись как можно серьезнее, ведь именно от него будет зависеть ваше дальнейшее здоровье.
Диагностика и лечение
Если у вас постоянно появляются синие пятна на теле не пытайтесь заниматься самолечением и уж тем более не ставьте себе диагноз самостоятельно. Ведь даже безобидные на первый взгляд синяки могут говорить о развитии серьезных заболеваний. В запущенном случае проводить лечение очень сложно, многих больных госпитализируют и назначают сильные лекарственные препараты.
После обращения в больницу у вас возьмут кровь после чего исследуют ее. Также в обязательном порядке проводится коагулограмма. Для того чтобы выявить причину появления синяков необходимо посетить гематолога, после установления диагноза этот же врач назначит вам соответствующее лечение.
Старайтесь кушать как можно больше молочных продуктов, полезна морская капуста, ягоды и яйца. Именно в них содержится большое количество витаминов. Сделать свои капилляры более прочными можно с помощью витаминов. Попросите врача выписать вам необходимый комплекс, который подойдет именно для вас.

Особенно опасно если в организме большой недостаток цинка. Именно это приводит к тому, что капилляры становятся более хрупкими, а затем и вовсе лопаются. Если же все дело в плохой свертываемости крови, то приготовьтесь к тому, что лечение будет не только комплексным, но и очень долгим.
Профилактика
Самая лучшая профилактика, которая только может быть - это хорошее и полноценное питание. Если есть необходимость, обязательно принимайте витамины, благодаря этому можно повысить свой иммунитет, а также физическую активность.
Если пятна все-таки появились у вас, важно вовремя выявить причину их возникновения. Закрывать глаза на такие симптомы конечно же нельзя, ведь от этого может завесить ваше здоровье, а также будущая жизнь.
Синие пятна, появившиеся у деток, обязательно покажите педиатру, начинать какое-либо лечение до этого момента категорически запрещено. Только соблюдение всех рекомендаций своего врача - это залог здоровья. Но так как многие патологии могут означать, что развивается онкологический процесс, то допускать самолечения просто нельзя.
Здоровье человека зависит исключительно от него, чем внимательнее он относится к своему организму, тем крепче он будет. Поэтому в случае чего обязательно посетите врача!
Кожа - самый одна из первых сигнализирует о сбоях в работе организма, фиолетовые пятна на коже являются подтверждением тому. Нередко люди попросту не обращают внимания на так называемые синяки, принимая их за последствия неаккуратного движения и полученного по этой причине ушиба. Но в некоторых случаях такое пренебрежение недопустимо, поскольку фиолетовые пятна на теле могут стать свидетельством тяжелого заболевания.
Наиболее частые причины
Фиолетовые или синие пятна, образующиеся на поверхности кожи человека, могут явиться симптомами многих заболеваний. Конечно же, это могут быть и обычные синяки, которые образуются после ушиба, но также они могут рассказать и о не всегда заметных для человека внутренних патологиях или же стать симптомами генетических заболеваний.
Учитывая, что сами по себе фиолетовые пятна на коже человека, могут отличаться друг от друга, можно сказать, что по окраске, форме, а также по месту локализации такого пятна можно предположить заболевание, от которого страдает человек.
Среди возможных причин возникновения фиолетовых пятен на теле человека можно отметить следующие заболевания:
- заболевания печени;
- авитаминоз;
- тромбоцитоз;
- лейкемия;
- синдром мраморной кожи;
- синдром Кобба;
- болезнь Фабри;
- пламенеющий невус;
- саркома Капоши.
Этот список, отнюдь не является полным. Существует еще немало заболеваний, при которых одним из явных клинических проявлений являются именно фиолетовые, синюшные или винные пятна.

Разумеется, что при возникновении любого подозрительного пятна, независимо от того, где оно образовалось - на руках, на лице или на спине, лучше обратиться к специалисту и исключить возможные серьезные заболевания.

Пламенеющий невус
Винные пятна на лице в медицинской практике называются сложным термином "телеангиэктатический невус" или пламенеющий невус. По своей сути, это разновидность дисплазии, характеризующаяся нарушением целостности структуры кровеносных сосудов, которые располагаются довольно близко к поверхности кожи. Благодаря характерному окрасу отметин, проявляющихся на поверхности кожи, эту патологию в народе называют болезнью винных пятен.

Пламенеющий невус внешне очень похож на гемангиому, но имеются некоторые отличия. Во-первых, заболевание имеет очень хорошие прогнозы на излечение, а во-вторых, оно не несет в себе онкологической угрозы.
Эта патология развивается еще во внутриутробный период. Пламенеющий невус обнаруживается у 2-3 малышей из 1 000.
Форма невуса, обычно, неправильная. Зачастую невус не проходит самостоятельно, оставляя след на всю жизнь. Часто у малышей он розового цвета, но с годами может утолщаться и темнеть, становясь фиолетовым.

В некоторых случаях пламенеющий невус может стать симптомом следующих серьезных генетических болезней:
- синдром Кобба;
- синдром Рубинштейна - Тейби;
- синдром Стерджа-Вебера-Краббе.
Эти заболевания требуют особого лечения и внимания со стороны медицинских специалистов.
Еще в недавнем прошлом невус удаляли при помощи скальпеля, но такое лечение нередко приводило к тому, что оставшиеся после неудачной операции клетки озлокачествлялись и провоцировали развитие онкологического заболевания. Сегодня же существуют более гуманные, а главное, эффективные методы удаления такого фиолетового пятна с поверхности кожи. Речь идет о криотерапии и лазерном удалении невуса.

Саркома Капоши
Еще одним заболеванием, при котором на поверхности кожи можно обнаружить фиолетово-синие пятна, является саркома Капоши. Если говорить о территориальной распространенности болезни, то необходимо отметить, что пациенты с таким диагнозом живут преимущественно, в таких странах, как Украина, Беларусь, Россия, и в станах, относящихся к Центральной Европе.

Сами пятна фиолетового окраса при развитии болезни Капоши являются лишь началом патогенеза. Само же опухолевое ядро в это время начинает расти в различных частях кишечника человека или же в его желудке.
Внешне фиолетово-синие пятна при саркоме Капоши похожи на высыпания, характерные для красного плоского лишая, то есть это округлые диски или узлы, размер которых может достигать 50 мм в диаметре. Такие пятна болезненны при надавливании на них.
Среди пациентов, которых возможно обнаружение синдрома Капоши, имеются люди, относящиеся к следующим группам риска:
- ВИЧ-инфицированные;
- больные СПИДом;
- мужчины;
- люди, перенесшие трансплантацию органов;
- люди, зараженные ВПЧ 8 типа;
- выходцы из африканских стран.

Лечение этого заболевания предполагает системное и местное применение препаратов химиотерапии, интерферонов, а также лучевое воздействие на опухоль и криотерапию.

Проявления тромбоцитоза
Появление пятен фиолетового или близких к нему цветов на коже человека может быть связано с таким заболеванием, как тромбоцитоз.
Тромбоцитоз, как становится ясно из самого названия, напрямую связан с тромбоцитами крови, а точнее с увеличением их количества. Одним из признаков возникновения такого заболевания у человека становится появление синяков, сине-фиолетовых пятен на руках и ногах. Чаще всего люди и сами не замечают, когда подобные пятна появляются. А между тем возникновение синяков сопровождается еще рядом характерных признаков:
- кровотечения различного характера;
- кожный зуд;
- болезненные ощущения в кончиках пальцев;
- нарушение зрения.

Сами пятна на теле при тромбоцитозе не создают для человека какого-либо дискомфорта. Даже при надавливании на такой синяк человек не ощущает боли. Именно поэтому люди не обращают на них внимания и поэтому дают болезни возможность перетечь в более сложную стадию. Чем дольше болезнь не будет диагностирована и человек не получит своевременного лечения, тем хуже может стать положение самого пациента. Современная медицина же, применяя инновационные методы лечения, доказывает, что вовремя начатое лечения дает хорошие прогнозы на излечение человека.
Ангиокератомы на теле
Современная медицинская наука выделяет отдельный вид фиолетовых пятен, возникающих на теле человека, и называет их ангиокератомами.
Такие кожные изменения, по своей сути, являются разновидностью дерматоза, который описывается как доброкачественные гиперкератотические сосудистые образования.

Различают несколько групп ангиокератом:
- ангиокератома Фордайса;
- болезнь Фабри;
- ограниченная ангиокератома;
- солитарная папулезная ангиокератома;
- ангиокератома Миббели.
Ангиокератома Миббели получила свое название по фамилии доктора, описавшего данную патологию. Этот вид кератомы обнаруживается преимущественно у девочек в период полового созревания.
На вид это темно-красные, фиолетовые или лиловые узелки, появляющиеся на тыльной стороне пальцев рук и ног или под ногтями. Подобные образования не превышают в размерах 5 мм. В некоторых случаях локализация ангиокератом Миббели может быть обнаружена на локтях, коленях, кончике носа или на ушных раковинах.

Возникновение подобных проявлений на коже связывают с возможными нарушениями в организме, в частности с чрезмерной чувствительностью к холоду и возникающей вследствие нее асфиксии и капиллярного нарушения кровообращения.
Фиолетовые пятна на теле могут стать и следствием развития у человека редчайшего генетического заболевания, носящего название "болезнь Фабри". Это заболевание встречается настолько редко, что в одной стране может встретиться не более 5 больных с подобным диагнозом. Ангиокератома Фабри является не только самой редкой, но и самой опасной разновидностью ангиокератом. Если все прочие виды ангиокератом можно удалить при помощи хирургического иссечения, либо применяя диатермокоагуляцию или удаление жидким азотом, то ангиокератома Фабри требует приема кортикостероидов или же трансплантацию почек при тяжелых поражениях почек, которые возможны при данном заболевании. Это еще раз подтверждает то, что любые пятна на теле вне зависимости от их окраски должны быть обследованы, и в отношении их должно быть начато соответствующее лечение.
Красные пятна на коже появляются у детей и взрослых независимо от пола. Они свидетельствуют о разных заболеваниях, носящих вирусную, бактериальную или грибковую природу. Сыпь может говорить об аллергической реакции, псориазе или злокачественных процессах.
Иногда высыпания сопровождаются зудом и болевыми ощущениями, возможно повышение температуры и ухудшение самочувствия. При первых симптомах нужно обратиться за помощью к врачу.
Причины появления у взрослых
Сыпь красного цвета возникают у взрослых по разным причинам. Некоторые из них вызывают дополнительные симптомы, само заболевание протекает в тяжелой форме. Другие виды патологий быстро проходят, даже без применения лечения.
К основным причинам появления пятнышек относятся следующие:
- Аллергические реакции – при воздействии раздражителя организм отвечает очевидными симптомами. По кожным покровам идут яркие красные поражения, они сильно чешутся. Начинается слезоточивость, насморк, кашель. В тяжелых случаях вероятен отек, удушье. Реакции продолжаются и усиливаются до тех пор, пока на организм воздействует раздражитель.
- Укусы насекомых – зачастую насекомые практически не влияют на организм человека. Но яд некоторых видов опасен, может спровоцировать аллергическую реакцию (осы, пчелы, шмели). После укусов возникают отечные припухлости.
- Грибковая инфекция – грибки живут в каждом организме, но при благоприятных ситуациях они начинают размножаться. Образуются красноватые или , обычно они локализуются в области паха.
- Вирусные инфекции – некоторые вирусы вызывают сыпь: ветряная оспа, корь. Вирус распространяется по крови, организм реагирует высыпаниями, повышением температуры, слабостью.
- Бактериальные инфекции – при сифилисе (вызывается бактерией бледной трепонемой) больного беспокоит сыпь. Высыпания наблюдаются и при попадании в организм других бактерий.
У детей и новорожденных





В медицине выделяют свыше 100 заболеваний, вызывающих красные пятна у детей. Причины появления высыпаний аналогичны тем же, что поражают взрослых людей. Для каждой болезни характерны дополнительные симптомы, помимо сыпи.
Основная причина пятнышек – аллергическая реакция. Чаще всего она возникает на следующие аллергены:
- продукты питания – цитрусы, какао, молочные продукты, морепродукты;
- лекарственные препараты;
- шерсть домашних животных;
- рыбий корм;
- бытовые химические вещества.
Второй причиной образования сыпи являются вирусные заболевания. «Детские» заразные заболевания вызываются вирусами, среди инфекций: ветрянка, корь, скарлатина.
К прочим причинам могут относиться: заражение чесоточным клещом (обычная чесотка), грибковые поражения (лишаи), .
У новорожденных детей красноватые высыпания могут означать потницу – местную реакцию на мочу или другие раздражители.
Красные пятна на теле — фото и название основных болезней
При появлении сыпи многие люди начинают паниковать, подозревая самые страшные болезни. Новообразования могут никак не проявлять себя, а могут зудеть, болеть и доставлять сильный дискомфорт.
Не стоит сразу же ставить себе опасный диагноз. При обнаружении первых симптомов рекомендуется обратиться к врачу, он проведет диагностику, выяснит, что это может быть, расскажет, как вылечиться он заболевания.
Псориаз



Высыпания при псориазе могут быть разной формы и размеров. Независимо от этого бляшки развиваются по определенному принципу:
- Возникают чешуйчатые высыпания. Они серовато-белого оттенка. Легко соскабливаются с кожных покровов. Чешуйки похожи на парафиновую стружку.
- После полного соскабливания бляшек на высыпаниях формируется тонкая, терминальная пленочка.
- Для следующего этапа характерен симптом «кровяной росы». Если удалить пленку, то на сосочки кровоточат. Само кровотечение носит капельный характер.
Обычно при псориазе бляшки локализуются на крупных разгибательных суставах – коленях,появляются . Сильно страдает волосистая часть головы и места, подверженные частым травмам. Но этот симптом нельзя считать окончательным при постановке диагноза, поскольку атипичные формы псориаза сильно отличаются.
Для заболевания характерен сильный зуд тела. Из-за расчесов высыпания часто кровоточат. Это приводит к размножению патогенных бактерий. Параллельно страдают ногти, волосы, ухудшается состояние внутренних органов и суставов.
Отрубевидный, стригущий и опоясывающий лишай
При отрубевидном лишае возникают мелкие пятнышки. Они могут быть склонными к слиянию, а могут существовать изолированно друг от друга. Поражения темного или красного цвета, границы – четкие. Лишая локализуется на спине, на шее, груди, плечах. Пятнышки не загорают на солнце, поэтому часто кажется, что они светлого оттенка.
Стригущий лишай представляет собой красноватое небольшое новообразование или волосистой части головы. Иногда оно сопровождается зудом, но чаще всего не беспокоит больного. Постепенно очаг разрастается.
По краям образуется четкая граница из маленьких прыщиков. Рядом с лишаем могут формироваться новые очаги поражения. Если лишая поразил голову, то волосы над ним постепенно становятся ломкими и обламываются.
Главный признак опоясывающего лишая – появление высыпаний с одной части туловища. Обычно он локализуется на груди, животе, в районе таза. Поначалу возникают отечные пятнышки розового цвета.
Они превращаются в папулы, а потом в пузырьки. Они лопаются и на их месте возможна несильная пигментация. Дополнительно человека беспокоят болезненные ощущения.
Крапивница

Главный признак заболевания – неожиданное появление красноватой сыпи. Высыпания локализуются по всему телу, на них нет четких границ. Сыпь может появиться на руках, ногах, лице, по туловищу, на волосистой части головы, на подошвах ног и ладонях. Покраснения обычно трансформируются в волдыри.
Сопровождается следующими симптомами:
- сильный зуд, может носить нестерпимый характер;
- тошнота и головная боль;
- повышение температуры;
- слабость.
При положительном течении болезни высыпания исчезают так же внезапно, как и появились. Если крапивница носит хронический характер, то они менее обильные. Очаги поражения плоские по форме, но немного возвышаются над кожными покровами. Иногда сливаются в сплошные образования.
Краснуха

Инкубационный период во время краснухи продолжается от 11 до 24 дней, спустя это время проявляются явные симптомы заболевания. Если течение болезни принимает легкую или среднюю степень, то человека больного беспокоит только сыпь.
Сначала они локализуются на лице, потом возникают на других частях тела. Обычно диаметр не превышает 5 – 7 миллиметров. Очаги не сливаются между собой, не растут, остаются в первоначальном состоянии. Если на них надавить, то высыпания исчезнут, а потом вновь появятся. При ощупывании никак не выделяются над поверхностью эпидермиса.
Сыпь хорошо заметна на лице, ягодицах, подколенных впадинах, локтевых суставах. Обычно держится 2 – 3 дня, затем исчезает. Иногда больные жалуются на зуд, но этот симптом встречается не у всех пациентов.
Для атипичных форт краснухи характерны:
- крупные поражения – больше 1 сантиметра в диаметре;
- возвышающиеся папулы над поверхностью эпидермиса;
- слияние нескольких папул в одно.
Аллергия
Красноватые поражения возникают при реакции организма с аллергенами (моющие средства, лекарственные препараты, продукты питания, шерсть домашних животных). Высыпания образуются неожиданно, через некоторое время после контакта с раздражителем.
Они не возвышаются над верхним эпидермисом. Поначалу небольшого размера и не чешутся. Но со временем начинают увеличиваться в размерах, разрастаются до обширных поражений. Вдобавок добавляется сильный зуд. Локализация высыпания зависит от аллергена. Если причиной сыпи стал продукт питания или лекарство, то они .
При реакции на некачественную косметику сыпь образуется на руках. Если на лице появились пятнышки и пошли по всему телу, то повышена чувствительность на пыльцу растений или шерсть животных. Дополнительно у больного ухудшается самочувствие.
Корь

Период инкубации длится от одной до двух недель. Еще до появления сыпи у больного проявляются другие симптомы. У больного повышается температура до 39 градусов, краснеют глаза, начинается сильная слезоточивость. Затем возникают высыпания на кожных покровах и слизистых оболочках.
Сыпь формируется на 3 – 4 сутки, продолжается до 5 дней. У больного возникают ярко-бордовые пятнышки, изначально их можно заметить на голове, лице и шее. На второй день болезни сыпь образуется на руках, груди и спине. На третьи сутки она опускается на ягодицы, живот, ноги и стопы. В то же время высыпания на лице и шее начинают бледнеть.
При кори сыпь представляет собой маленькие папулы. Они окружены пятном и склонны к слиянию. В этом главное отличие кори от краснухи.
Скарлатина

Болезнь чаще всего возникает у детей, к 20 годам у человека формируется к ней иммунитет. Но иногда, во время вспышек скарлатины, заболевают даже взрослые. Заболевание имеет схожие симптомы с ангиной, начинается внезапно.
Кожа становится шершавой, возникает зуд и высыпания. Это аллергическая сыпь на попадание вируса в кровь. Сначала она образуется на лице больного, потом опускается на туловище, живот, спину, пах, ноги и руки.
Прыщики размером от 1 до 2 миллиметров, розового или красноватого цвета, возвышаются над кожей. На шее, в локтевых и коленных сгибах кожные покровы сильно темнеют. Сыпь держится несколько дней (3 — 5), при легком течении болезни – несколько часов.
Розовый лишай Жибера


Изначально на теле появляется материнская бляшка. Она немного возвышается над кожей, диаметром от трех до пяти сантиметров. Бляшка круглая по форме, красного цвета. Через несколько дней после появления она начинает шелушиться.
Затем по всему телу появляются дочерние пятнышки. Это поражения розового цвета. Размер: от пяти миллиметров до двух сантиметров, по форме они округлые или овальные. Они шелушатся в центральной части. Сопровождаются умеренным зудом.
Могут локализоваться в любой части, но никогда не появляются на ладонях и подошвах ног. Крайне редко образуются на губах, лице и паху.
При появлении розового лишая запрещено загорать в солярии или на солнце, нельзя травмировать поражения или расчесывать.
Грибковое поражение кожи
Развитие красноватых пятен зависит от вида грибкового поражения. Существует две формы заболевания:
- При эриматозно-сквамозном виде болезни пятнышки похожи на кольца или гирлянды, имеют круглую форму. Они располагаются группами, появляются на любом участке кожи. Болезнь сопровождается очень сильным зудом. Патология обычно переходит в хроническую форму, обострения начинаются в теплый сезон.
- Фолликулярно-узловой вид протекает гораздо серьезнее. Очаги поражают ягодицы, голени, предплечья и стопы. Они разрастаются, сливаясь друг с другом. Внешне похожи на узловатую эритему.
Атопический дерматит


Представляет собой хроническую, но не заразную болезнь. Ремиссии чередуются с обострениями. Во время острой стадии образуются красные пятна. Они немного приподняты над поверхностью кожных покровов.
Локализуются по всему телу, особенно на шее, локтевых сгибах, под коленями.
Папулы шелушатся и сильно чешутся, зуд часто обостряется в ночное время. Чаще всего дерматит поражает детей, к 18 годам он проходит в 70 % случаев. Кожица становится сухой, сильно трескается. При расчесах папулы начинают кровоточить, возможно присоединение бактериальной инфекции. Дерматит обостряют аллергены (корм рыбок, домашние животные, ряд продуктов питания).
Ветряная оспа
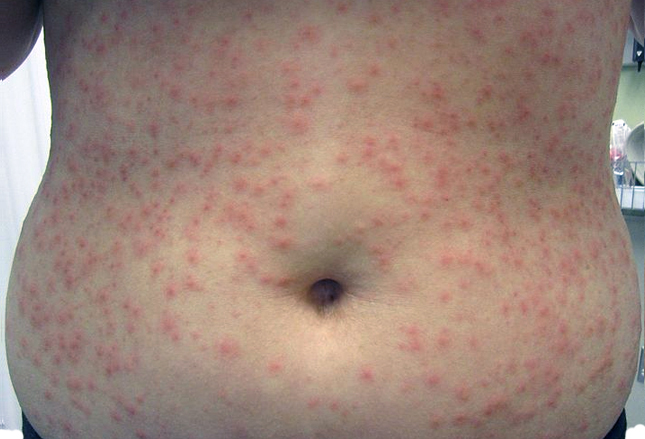 На фото мелкие красные точки на коже живота из-за ветрянки
На фото мелкие красные точки на коже живота из-за ветрянки
У взрослых ветрянка протекает в тяжелой форме, считается детской болезнью. Основной симптом инфекции – мелкие красные точки на теле. На коже появляются красные папулы, они существуют в разных стадиях. Одни прыщи заживают, появляются новые точки. Сыпь локализуется по всем покровам за исключением ладоней и стоп.
Красные пятнышки трансформируются в папулы. Потом превращаются в везикулы с прозрачной жидкостью внутри. Везикулы вскрываются, на их месте образуются корочки. Иногда пустулы оставляют после себя рубцы. Для ветряной оспы характерен очень сильный зуд, возможно повышение температуры тела и общее ухудшение самочувствия.
Рак кожи

Поначалу новообразования при злокачественных образованиях не сопровождаются дополнительными симптомами. Они не болят и не чешутся. Но наблюдается тенденция к быстрому росту очага поражения. Впоследствии начинают беспокоить больного.
К основным симптомам относятся следующие:
- обычный участок кожи темнеет, опухоль увеличивается в размерах;
- изъязвление не заживает долгое время, начинает кровоточить. Или у него может быть просто влажная поверхность;
- участок поражения возвышается над кожей, изменяется его цвет. Пораженное место блестит;
- наконец, опухоль начинает тревожить: она болит, зудит, краснеет.
На сайте для ознакомления приведены фото и описание всех видов патологий. Но нельзя ставить себе диагноз, опираясь на фотографии.
Если появились на конечностях
Красноватые бляшки локализуются на любой части тела, руки и ноги не являются исключением. Это доставляет больному не только физический, но и психологический дискомфорт.
Ведь кисти рук всегда оголены и видны окружающим. А летом оголена значительная часть нижних и верхних конечностей. При обнаружении неприятных симптомов рекомендуется проконсультироваться с врачом.
Красные пятна на руках






Кожа рук чаще всего поддается воздействию агрессивных факторов. Она наиболее уязвима, поэтому на руках образуются красные высыпания. Клиническая картина дополняется зудом, жжением и болью. Кожа сохнет и трескается, доставляя дискомфорт. При некоторых болезнях страдают ногтевые пластины.
Красные пятна у взрослого или ребенка свидетельствуют о следующих явлениях:
- Резкий перепад температуры – это особенно заметно в холодное время года. Кожа раздражается, на ней возникают красноватые пятна. В медицине даже существует специальный термин: «аллергия на холод». Человеку помогут расслабляющие теплые ванночки и укреплять иммунитет при помощи контрастного душа.
- Нервное расстройство – при длительном стрессовом состоянии иммунная система больного страдает. На руках образуется нейродермит – высыпания на руках и кистях. Возможны периоды ремиссии и обострения. Больному помогут успокоительные препараты.
- Инфекционные заболевания – к ним относится большой перечень болезней. Они могут быть вызваны, как вирусами, так и бактериями. Это корь, краснуха, скарлатина, ветряная оспа, сифилис.
- Аллергические реакции – раздражители негативно влияют на чувствительный организм, вызывая покраснение рук, ног, туловища.
- Грибковые инфекции – существует пять видов лишаев. Эту патологию вызывают грибки, в результате на теле больного образуются красные очаги поражения.
Красные пятна на ногах



Красные точки бывают разной формы и консистенции – плоские или выпуклые, сухие или мокрые. Размер также значительно отличается, они могут быть маленькими миллиметровыми точками или большими пятнами.
Сопутствующие симптомы зависят от болезни. К основным патологиям появления красных пятен на ногах относят следующие:
- крапивница – пятнышки могут быть разного размера и формы, сильно зудят. Появляются из-за воздействия аллергенов;
- васкулит – воспаление кровеносных сосудов на ногах. Помимо высыпаний человек может ощущать онемение пораженных частей тела и общую слабость тела;
- фолликулит – явление, при котором воспаляются волосяные фолликулы на коже. Обычно вызывается неправильным бритьем ног. Иногда сыпь сопровождается сильным зудом. При фолликулите следует сменить метод бритья;
- экзема – незаразное заболевание. Чаще всего поражает нижние конечности. Ноги кажутся припухшими и немного отекшими. На конечностях возникают красные крупные и . Заболевание считается генетическим, многие люди предрасположены к нему, несмотря на провоцирующие факторы;
- псориаз – аутоиммунное незаразное заболевание. Поражает разные части тела, локализуется в районе коленей. Обострения болезни чередуются с ремиссиями.
Варикозное расширение вен
 На фото наглядно видно
На фото наглядно видно
При варикозе нижних конечностей на ногах могут появляться красноватые, синие, красно-коричневые очаги. Существуют разные виды пятен при варикозном расширении вен.
К ним относятся следующие:
- Пятнышки ярко красного цвета – образуются в результате ломкости сосудов, нехватке витамина С, из-за разрыва капилляров. Красноватые поражения при варикозе не доставляют неприятных ощущений, размером не больше веснушки. Если болезнь прогрессирует, то человек отмечает зуд, сухость кожи.
- Красно-коричневые очаги – этот цвет свидетельствует о том, что болезнь перешла на следующую стадию, а лечение так и не началось. Такое пятно может перерасти в экзему или язву. За ним последует зуд, боль.
- Пятна красно-синего цвета свидетельствуют о хронизации процесса. Они возникают из-за того, что нарушено кровоснабжение в венах.
К дополнительным симптомам варикоза относятся: сухость кожных покровов, припухлость и отеки конечностей, болевые ощущения, чувство тяжести в ногах, кожный покров становится нездорового блестящего и лоснящегося цвета.
При обращении к врачам на ранних стадиях патологию можно значительно затормозить в развитии. Вены будут находиться в нормальном состоянии, но лечение носит регулярный, постоянный и комплексный характер.
Другие классификации и характеристики
Красные пятна на теле могут означать не только основные и вышеперечисленные заболевания. Существуют и другие классификации высыпаний. Они зависят от формы пятнышек, частоты их возникновения, сопутствующей симптоматики.
Иногда высыпания не чешутся, не шелушатся, не доставляя никакого дискомфорта. Иногда сильно тревожат больного, не давая ему нормально жить.
Выпуклые



Такие высыпания немного приподняты над кожными покровами. Они могут быть разных красноватых оттенков: от розового до темно вишневого. Часто выпуклые образования появляются при дерматите, как атопическом, так и аллергическом. Дополнительно они сопровождаются сильным зудом.
Среди серьезных аутоиммунных заболеваний: красная волчанка и псориаз. В результате этих патологий появляются бляшки. Основная проблема состоит в том, что эти заболевания не вылечиваются.
При опоясывающем лишае на туловище появляются болезненные и выпуклые красные точки. Они локализуются с одной стороны тела, обычно на животе, спине или ребрах.
С волдырями или пузырьками





Волдыри и пузырьки появляются, если верхний сосочковый слой кожи воспаляется и отекает. На покровах образуются маленькие или большие зудящие пузырьки, внутри них скапливается прозрачная жидкость. Чаще всего в форме пятнышек с пузырьками протекает ветряная оспа, вызываемая вирусом герпеса.
Эта болезнь обычно встречается у детей. После того, как ребенок переболел, к ветрянке формируется иммунитет. Через несколько дней пузырьки лопаются, на их месте образуется корочка, которая заживет спустя некоторое время.
Пузырьки появляются и при паховой эпидермофитии. Это грибковое поражение кожи паха. При активном развитии болезни на месте очага поражения формируются пузырьки и язвочки.
Воспаленные и припухшие

Такие новообразования говорят о том, что в организме происходит воспалительный процесс. К основным причинам, по которым появляются припухшие образования у мужчин и женщин, относятся следующие:
- инфекционные болезни;
- грибковые поражения эпидермиса
- эритема;
- гормональные сбои;
- аллергические реакции организма на внешние раздражители;
- нарушения в работе вегетативной системы.
Воспаленные пятнышки остаются и после укусов насекомых: комаров, мух, ос, пчел. Это реакция организма на их яд. Если укусы расчесывать, то пятна сильно опухают, постоянно зудят, болят и кровоточат.
Имеющие четкие края, с красным ободком или красными точками



Если появилось пятнышко с ободком или четкими краями, это свидетельствует о том, что человек болен патологией дерматологического характера.
Круглые образования на теле с четкой границей (это может быть яркий ободок или просто красные точки) говорят о следующих патологиях:
- лишай – грибковое поражение кожи. Встречается на руках, ногах, лице, даже , под волосами. Существует несколько разновидностей лишая: розовый, красный, стригущий, опоясывающий;
- болезни аутоиммунного характера;
- аллергические реакции.
Лишай – заразная болезнь, ее необходимо незамедлительно лечить, ограничив общение с другими людьми.
Шершавые и шелушащиеся
Красные и шершавые бляшки появляются по разным причинам. Они могут быть симптомом серьезного заболевания, или возникнуть в результате воздействия внешних факторов.
Шелушащиеся новообразования свидетельствуют о следующих процессах:
- реакция организма на раздражители – пыльцу растений, продукты питания, лекарства. В этих случаях бляшки сильно чешутся;
- розовый лишай (он же лишай Жибера) – грибковое заболевание. Пятна на теле – и , зудят;
- псориаз – при этом заболевании на теле появляются красные шершавые чешуйки, их можно удалять, на их месте образуется пленка.
Сосудистые пятна

Они бывают ярко красного или темно синего цвета. Иногда выделяются над кожей, иногда находятся с ней на одном уровне. Размер сильно варьируется, от маленькой точки, до внушительного пятна.
Некоторые образования не вызывают зуд или же больные крайне редко жалуются на жжение. К таким можно отнести псориаз, экзему, гемангиому.
С точками внутри

В дерматологии выделяют пятнышки, при рассмотрении которых можно увидеть точки внутри. При нажатии они не теряют свой цвет. Имеют разную текстуру и форму. Основные причины:
- фолликулит – воспаление волосяных фолликулов;
- чешуйчатая сыпь – распространяется по всему телу, точная ее природа не известна. Появляется и исчезает самостоятельно;
- псориаз – аутоиммунное заболевание, поражающее кожные покровы;
- фолликулярный кератоз – болезнь, при которой на теле появляются грубые очаги с точками. Связано это с тем, что в отверстиях фолликулов сохраняется кератин;
- разноцветный лишай – распространенная патология, при которой внутри пятнышка можно рассмотреть множество точек.
Если периодически появляются или исчезают

Иногда пациенты сталкиваются с тем, что пятнышки у них на теле, то появляются, то исчезают. Форма оттенок и текстура зависит от заболевания и может сильно варьироваться. Иногда образования доставляют сильный дискомфорт: зудят или болят. В некоторых случаях они не вызывают никаких ощущений.
Чаще всего появляющиеся пятнышки свидетельствуют о крапивнице или аллергических реакциях. В этом случае они внезапно образуются, также внезапно исчезают. Также образования могут говорить , укусах насекомых, нервных расстройствах или несбалансированном питании.
К какому врачу нужно идти для назначения лечения

Лечением пятнышек занимаются врачи. Специализация доктора зависит от конкретного заболевания. При появлении первых симптомов следует пойти на прием к дерматологу. Врач проведет диагностику, при необходимости направит на лечение к другому специалисту.
Заболевания кожи лечит дерматолог. Если речь идет о новообразованиях из-за аутоиммунных болезней, то их лечит ревматолог. При инфекционных болезнях нужна помощь инфекциониста. Когда дело в аллергии, поможет аллерголог-иммунолог.
Заключение
Патологические очаги образуются независимо от пола и возраста. Причины появления у женщин и мужчин бывают разными. Новообразования вызываются вирусными или бактериальными инфекциями, грибками, аллергическими реакциями.
Они могут быть симптомом болезни или самостоятельной патологией. Локализуются на всех частях тела, при вирусных инфекциях поражают даже слизистые оболочки.




